2026年はしか流行|免疫確認・ワクチン接種なら五良会クリニック白金高輪
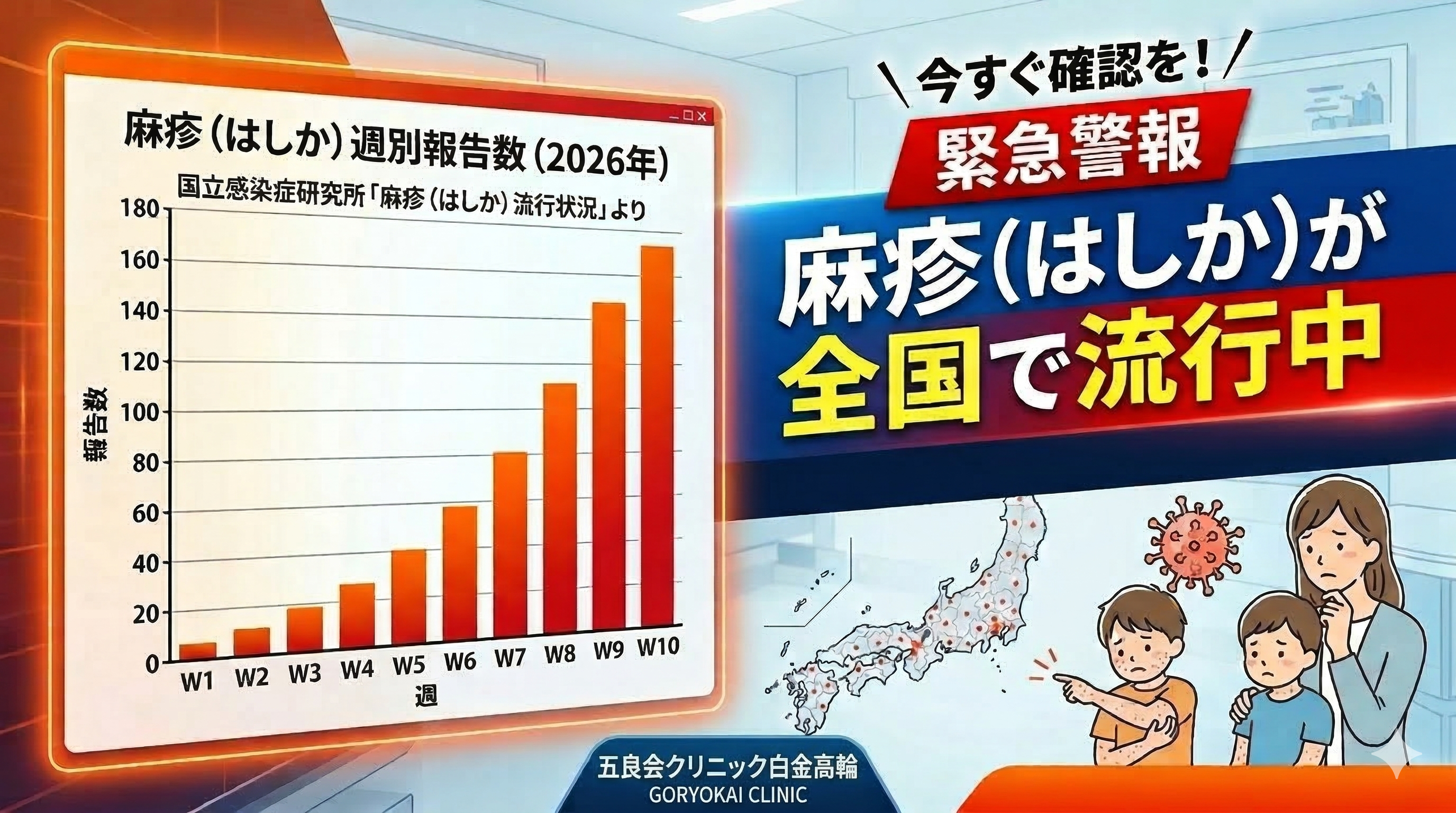
2026年に入り、麻疹(はしか)の患者報告数が急増しています。国の感染症データによると3月11日時点で全国累積100例に達し、東京都だけでも27例が確認されています。「昔の子どもの病気」というイメージがありますが、今や感染者の83%が15〜49歳の活動世代です。本記事では、麻疹の感染力・症状の経過・なぜ今流行しているのか・そして予防法について、医師の立場から詳しく解説します。
目次
2026年の麻疹流行状況——統計データで見る深刻さ
国立健康危機管理研究機構(JIHS)の感染症発生動向調査(IDWR)が示すデータを見ると、今年の流行の深刻さが数字で明確に浮かび上がります。
麻疹累積報告数の推移(2019〜2026年) 出典:国立健康危機管理研究機構 IDWR 2026年第10週速報
| 年 | 累積報告数 | 主な要因 |
|---|---|---|
| 2019年 | 744例 | 東南アジアからの輸入例急増+1回接種世代の免疫不足 |
| 2020〜2022年 | 6〜10例 | コロナ禍の入国制限で激減 |
| 2023〜2024年 | 28〜45例 | 人の往来再開で再び増加 |
| 2025年 | 265例 | 急増。訪日外国人増加+コロナ禍の接種遅延 |
| 2026年 | 100例 | 第10週(3/11)時点。2025年を上回るペース。2009年以降で最多の可能性 |
麻しん累積報告数の推移 2019〜2026年(第1〜10週) 出典:国立健康危機管理研究機構 感染症発生動向調査(IDWR)2026年3月11日現在
現在の国内・世界の状況
- 東京都内でも2026年3月12日時点で27例確認。関東・東北・東海・近畿と全国各地で報告
- 愛知県東三河地域の高校で2月に集団感染(7例)
- 海外渡航歴のない国内感染事例も複数確認
- アメリカでは2025年に排除宣言後最多の感染者数。カナダは27年間維持した麻疹排除認定を喪失
- 厚生労働省が2026年2月13日に注意喚起を発出
感染者の83%が活動世代——年齢分布が示す危機
年齢群別麻しん累積報告数割合 2026年第1〜10週(n=100) 出典:国立健康危機管理研究機構 感染症発生動向調査(IDWR)2026年3月11日現在
感染者の83%が15〜49歳の活動世代に集中
| 0歳 2% |
1〜4歳 4% |
5〜9歳 — |
10〜14歳 4% |
15〜19歳 20% |
20〜29歳 29% |
30〜39歳 16% |
40〜49歳 18% |
50歳以上 7% |
15〜19歳(20%)+ 20〜29歳(29%)+ 30〜39歳(16%)+ 40〜49歳(18%)= 83%が電車・職場・学校・商業施設など人との接触が多い世代に集中しています。「大人はかからない」は完全に過去の話です。
麻疹とはどんな病気?——桁違いの感染力
麻疹(ましん)は麻疹ウイルスによる急性感染症で、その最大の特徴は現存するすべての感染症の中で最強クラスの感染力です。
感染力の比較——麻疹の突出した強さ
| 感染症 | 感染再生産数(R₀) | 感染経路 |
|---|---|---|
| インフルエンザ | 1〜3 | 飛沫・接触 |
| 新型コロナウイルス(初期株) | 2〜3 | 飛沫・エアロゾル・接触 |
| 水痘(水ぼうそう) | 8〜10 | 空気・飛沫・接触 |
| 麻疹(はしか) | 12〜18 | 空気・飛沫・接触(全経路) |
R₀(基本再生産数):1人の感染者が何人に感染させるかを示す指標。免疫のない集団での理論値。
麻疹ウイルスは空気感染・飛沫感染・接触感染のすべての経路で伝播します。換気が悪い室内では感染者がその場を離れた後も、ウイルスが空気中を浮遊し続けます。免疫のない人が感染者と同じ空間にいると約90%が発症すると言われており、事実上「免疫がなければほぼ確実に感染する」病気です。
症状の経過を詳しく——発熱・発疹・コプリック斑
麻疹の4段階の経過
| STEP 1 潜伏期 10〜12日 |
完全に無症状。感染力もなし。 感染してから症状が出るまで10〜12日間かかります。この間は本人も気づかず、他の方にうつすこともありません。ただし「どこで・いつ感染したか」が本人も家族も分からないため、感染経路の追跡が非常に困難になります。 |
| STEP 2 カタル期 2〜4日 最も危険 |
この時期が麻疹で最も感染力が強く、かつ最も「気づきにくい」時期です。 38℃前後の発熱・咳・鼻水・結膜炎という風邪とそっくりの症状が2〜4日続きます。「少し熱があるけど仕事を休めない」と思って通勤・通学・買い物をしてしまい、気づかないうちに周囲の人々に感染を広げてしまいます。 カタル期の終わりごろ、口の中の頬粘膜(奥歯の横)に「コプリック斑」と呼ばれる特徴的な所見が現れます。砂粒を撒いたような白い小点で、これが観察できれば麻疹をほぼ確定できます。ただし医療従事者でも見落とすことがあるほど、気づくには注意が必要です。 |
| STEP 3 発疹期 約5日 |
いったん解熱したように見えた後、39〜40℃以上の高熱が再燃(二峰性発熱)。 発疹はまず耳の後ろ・首・顔から出始め、体幹・四肢へと3〜4日かけて全身に広がります。 発疹の特徴:
発疹が出てようやく「麻疹かもしれない」と気づきますが、その頃にはカタル期に周囲への感染拡大が起きてしまっています。 |
| STEP 4 回復期 |
発疹が色素沈着を残しながら消退し、熱も下がります。ただし免疫機能の回復には時間がかかり、体力低下・他の感染症への罹患リスクが数週間続きます。麻疹ウイルスは免疫記憶細胞を破壊することが知られており(免疫健忘)、以前に獲得した他の感染症への免疫が消去されてしまうこともあります。 |
感染力が最も強い時期はいつか——「気づかず広げる」構造
麻疹の感染可能期間——重要なポイント
| 期間 | 感染力 | 本人の状態 |
|---|---|---|
| 潜伏期(感染後10〜12日) | なし | 完全に無症状 |
| カタル期(発疹出現の4日前〜) | 最も強い | 風邪症状のみ。麻疹と気づかない |
| 発疹出現後4日間 | あり | 発疹・高熱。麻疹と診断できる時期 |
| 発疹出現後5日目以降 | 消失 | 回復期 |
「潜伏期10〜12日(無症状・感染力なし)」の後に来る「カタル期2〜4日(風邪症状・最大の感染力)」——この組み合わせが感染拡大の構造的な問題です。発疹が出て初めて麻疹と気づきますが、その前のカタル期に1人が12〜18人へ感染を広げてしまっているのです。
なぜ活動世代が感染を広げやすいのか
15〜49歳は電車・職場・学校・飲食店・商業施設など、1日に多くの人と接触する生活環境にいます。「少し風邪っぽいけど出勤しよう」という行動が、気づかないうちに感染を広げる最大の要因です。2026年の感染者の83%がこの世代に集中しているのは、偶然ではなく「感染力が最強の時期に最も人と接触する世代」という構造的な理由があります。
空気感染する3大感染症——N95でも完全には防げない
感染経路は「接触感染」「飛沫感染」「空気感染(飛沫核感染)」の3種類があります。医学の教科書に必ず登場する空気感染する3大感染症が「結核・水痘(水ぼうそう)・麻疹」です。
空気感染する3大感染症の比較
| 感染症 | R₀ | 特徴 |
|---|---|---|
| 結核 | 1〜5 | 空気感染が主。3つの中で感染力は最も低い |
| 水痘(水ぼうそう) | 8〜10 | 空気感染+飛沫+接触感染。皮疹からも感染 |
| 麻疹(はしか) | 12〜18 | 空気感染+飛沫+接触。全感染症中トップクラスの感染力 |
N95マスクでも完全には防げない4つの理由
- 顔面との密着不足:顔の形や着用方法によっては隙間から飛沫核を吸い込んでしまう
- 目の粘膜が無防備:麻疹ウイルスは結膜(目の粘膜)からも侵入する。マスクでは目を守れない
- 長時間の正しい着用が困難:日常生活でN95を常に正しく装着し続けることは非現実的
- 感染力が圧倒的に強い:R₀が12〜18という感染力は、N95でも吸い込みリスクをゼロにはできない
医療現場では麻疹患者に対応する際、N95マスク+ガウン+ゴーグルという厳重な防護を行います。一般市民がこのレベルを日常的に維持することは現実的ではありません。麻疹はワクチンで防ぐ以外に本質的な予防手段はありません。
恐ろしい合併症——肺炎・脳炎・SSPE
「たかが発疹」では済まない——麻疹の合併症
| 合併症 | 頻度 | 内容 |
|---|---|---|
| 肺炎 | 最も多い | 麻疹による直接的な肺炎と二次性細菌性肺炎。入院が必要になることも多い |
| 中耳炎 | 約1〜2% | 小児に多い。難聴の原因になることがある |
| 脳炎 | 1,000人に1人 | 発症すると知的障害・運動障害などの後遺症が残ることがある。死亡例もある |
| 死亡 | 1,000人に1人 | 先進国でも1,000人に1人の死亡が報告されている |
| 亜急性硬化性全脳炎(SSPE) | 極めてまれ | 麻疹感染の数年〜10年後に発症する重篤な脳疾患。進行性で治療法がなく、ほぼ全例が死亡または植物状態に至る。特に2歳未満での麻疹感染者に多い |
麻疹に対する有効な治療薬は存在しません。治療は対症療法のみです。これだけ深刻な合併症をもたらす病気であるにもかかわらず、治せる薬がない——だからこそ予防が唯一の手段となります。
なぜ今また流行しているのか
3つの複合的要因
| 要因① 輸入例の増加 |
コロナ禍の入国制限で麻疹は激減していましたが(2020〜2022年は6〜10例)、人の往来が回復した2023年以降に急増。訪日外国人は2024年に過去最多の約3,700万人に達し、海外からの持ち込みリスクが激増しています。海外(特に東南アジア・中東)では今も麻疹が流行中です。 |
| 要因② 免疫の谷間 |
1979年4月2日〜2000年4月1日生まれ(現在25〜46歳)は、麻疹ワクチンを1回しか受けていない方や接種歴が不明な方が多い世代です。1回接種では5〜10%程度の方に免疫がつかない(一次免疫不全)ケースがあります。この世代が蓄積されることで、集団免疫が排除維持に必要な95%を下回るリスクがあります。 |
| 要因③ コロナ禍の 接種遅延 |
コロナ禍に医療機関への受診が減り、乳幼児の定期接種(MRワクチン第1期・第2期)が遅延・未接種となったケースが世界中で急増しました。この「コロナ世代の免疫の穴」が、現在の流行拡大を後押ししています。 |
誰が感染リスクを抱えているか——生まれ年別接種状況
麻疹2回接種制度が始まったのは2006年4月からです。「1979年から2回接種」は誤りです。それ以前は1回接種のみが標準でした。
生年別の麻疹ワクチン接種状況(2026年時点)
| 生年 | 現在の年齢 | 接種状況 | 推奨対応 |
|---|---|---|---|
| 2000年4月2日以降 | 24歳以下 | MRワクチン2回が標準 | 接種記録を確認。2回済みであれば基本OK |
| 1990年4月2日〜 2000年4月1日 |
25〜35歳 | 1回または2回が混在 (第3期・第4期対象世代) |
母子手帳で確認。不明なら抗体検査を推奨 |
| 1979年4月2日〜 1990年4月1日 |
35〜46歳 | 1回接種のみが標準。2回接種の機会なし | 抗体検査を受け、必要であれば接種を強く推奨 |
| 1977年4月2日〜 1979年4月1日 |
46〜48歳 ※制度黎明期 |
接種あり・なしが最も混在する世代 | 接種歴・罹患歴ともに最も不明確。必ず抗体検査を |
| 1977年4月1日以前 | 49歳以上 | 定期接種なし(自然感染の可能性) | 「自然感染=免疫確定」ではない。罹患歴不明なら抗体検査で確認 |
麻疹の免疫確認——麻疹IgG(EIA法)
「自分に麻疹の免疫があるかどうか不安」という方は、採血による麻疹IgG抗体検査(EIA法)で確認できます。
麻疹IgG(EIA法)の判定基準
| EIA価(IgG) | 判定 | 対応の目安 |
|---|---|---|
| 16.0以上 | 基準を満たす陽性 | 十分な免疫あり。通常は追加接種不要 |
| 2.0〜15.9 | 基準未満の陽性 | 抗体はあるが不十分。ワクチン追加接種を検討 |
| 2.0未満 | 陰性 | 免疫なし。ワクチン2回接種を推奨(最低27日間隔) |
※日本環境感染学会「医療関係者のためのワクチンガイドライン 第3版」の基準値に基づく。
結果は約5〜7日で判明します。母子手帳でMRワクチン2回接種が確認できる方は、抗体価によらず追加接種が不要な場合もあります。まずはご相談ください。
当院の麻疹IgG抗体検査(EIA法)
4,000円(税込)
ワクチンによる予防——MRワクチン・輸入MMR-IIワクチン
国産MRワクチン・おたふくかぜワクチンの供給不足に注意
2024年1月、武田薬品工業のMRワクチンで品質問題が発覚し自主回収が行われたため、全国的な供給不足が続いています。厚生労働省は定期接種対象者への特例措置として接種期間を2年間延長(2027年3月31日まで)。おたふくかぜワクチンも武田薬品製が2025年8月〜2026年1月に出荷停止となり、1社だけでの供給が続いています。流行中に国産ワクチンを求めても在庫切れというリスクがあります。早めの対応が重要です。
ワクチンの種類と特徴
| ワクチン | 対象疾患 | 当院料金(税込) |
|---|---|---|
| MRワクチン(国産) | 麻疹・風疹(2種混合) | 10,000円 |
| おたふくかぜワクチン(国産・単独) | ムンプス。任意接種。在庫状況によっては供給困難 | 8,000円 |
| 輸入MMR-IIワクチンおすすめ | 麻疹・おたふくかぜ・風疹(3種混合)。 MSD社製。世界100か国以上で使用。 1本で3疾患を予防。国産ワクチン供給不足の影響を受けにくい |
15,000円 |
※いずれも任意接種(自由診療)。定期接種対象者は別途無料で接種できる場合があります。
※輸入ワクチンはPMDAの副作用被害救済制度対象外ですが、輸入ワクチン副作用被害者補償制度の対象となります。
ワクチンについての重要な知識
- 生ワクチンのため妊娠中は接種不可。接種後2か月間は妊娠を避けること
- 2回目はブースターではない。麻疹は生ワクチンのため、1回でしっかり免疫がついた方は数十年〜生涯持続。2回目の目的は「1回目で免疫がつかなかった方(一次免疫不全・5〜10%)への再挑戦」
- 海外渡航前は出発2週間前までに接種を完了。接種後に免疫がつくまで約2週間かかるため
- 副反応:接種後5〜12日頃に微熱・軽い発疹が出ることがあるが軽微・一過性。重篤なものは極めてまれ
当院での対応・料金
五良会クリニック白金高輪 1F(保険診療)で受けられる検査・接種
| 項目 | 内容 | 費用(税込) |
|---|---|---|
| 麻疹IgG抗体検査(EIA法) | 採血。結果約5〜7日。麻疹の免疫状態を確認 | 4,000円 |
| 風疹IgG抗体検査(EIA法) | 麻疹と同時検査可 | 4,000円 |
| MRワクチン(麻疹・風疹混合・国産) | 任意接種 | 10,000円 |
| おたふくかぜワクチン(国産・単独) | 任意接種(在庫状況はお問い合わせください) | 8,000円 |
| 輸入MMR-IIワクチン (麻疹・おたふくかぜ・風疹 3種混合) |
1本で3疾患を同時予防。供給安定。任意接種 | 15,000円 |
・国立健康危機管理研究機構(JIHS)感染症発生動向調査(IDWR)2026年第10週速報(2026年3月11日)
・厚生労働省「麻しんの国内外での報告増加に伴う注意喚起について」(2026年2月13日)
・厚生労働省「ワクチンの供給状況について」(2025年12月16日更新)
・日本環境感染学会「医療関係者のためのワクチンガイドライン 第3版」
・国立健康危機管理研究機構 IASR Vol.46「麻しん含有ワクチンの定期接種と供給状況について」
GORYOKAI CLINIC SHIROKANE-TAKANAWA
五良会クリニック白金高輪
医療法人社団 五良会 / 1F 内科・各種専門外来フロア
|
内科
|
小児科
|
血液内科
|
消化器内科
|
|
内視鏡検査
|
アレルギー科
|
予防接種
|
健康診断
|
🏥 1F 保険診療フロアでできること
一般内科・専門外来
✅ 内科・小児科(発熱・風邪・生活習慣病)
✅ 血液内科(貧血・血液疾患)
✅ アレルギー科(花粉症・舌下免疫療法)
消化器・内視鏡
✅ 胃カメラ・大腸カメラ
✅ 消化器疾患全般
予防・検診
✅ 各種予防接種・トラベルワクチン
✅ 健康診断・各種検診
✅ 在宅自己注射指導
自費診療
✅ 成長ホルモン療法
✅ AGEs外来(抗糖化外来)
✅ 点滴療法
🕐 診療時間
| 月 | 火 | 水 | 木 | 金 | 土 | 日 | 祝 | |
|---|---|---|---|---|---|---|---|---|
| 10:00〜13:00 | ○ | / | ○ | ○ | ○ | / | / | / |
| 14:30〜19:00 | ○ | / | ○ | ○ | ○ | / | / | / |
| 10:00〜15:00 | / | / | / | / | / | ○ | ○ | ○ |
📅 土曜・日曜・祝日も 10:00〜15:00 診療!(最終受付14:50)
お仕事帰りや週末も、お気軽にご来院ください。
⚠️ 休診日:毎週火曜日
アクセス
🚃 東京メトロ南北線・都営三田線「白金高輪駅」2番出口 徒歩1分
🏢 〒108-0074 東京都港区高輪1丁目3-1 プレミストタワー白金高輪 1F
📞 03-6432-5353
💳 現金・クレジットカード・PayPay・交通系ICカードでお支払い可能
LINE登録お願いします キャンペーンなどお得な情報発信中 |
クリニックからのお知らせ発信中 |
WEB予約 (前日まで予約【優先】) |
当日WEB予約 (当日順番取り) |
WEB問診 事前入力でスムーズ |
📞 電話予約 03-6432-5353 ご相談はお電話で |

